UIT DE PRAKTIJK
Introductie
Keratoconus, één van de meest bekende corneale ectasieën, is een progressieve,
meestal binoculaire corneale aandoening, waarbij de cornea door verdunning en
verzwakking van het stroma in een irregulaire en conische vorm verandert. De
aandoening zien we veelal bij jonge mensen in de tweede of derde levensdecade.
Irregulair astigmatisme en contactlens intolerantie zijn veel voorkomende
problemen bij keratoconus patiënten [1], met problemen in het sociaal functioneren
als gevolg. Bij ernstige corneale verdunning kan hydrops ontstaan. [2]
Er bestaan diverse behandelmethoden voor keratoconus. Contactlenzen spelen
hierbij een grote rol, omdat deze de cornea irregulariteit optisch corrigeren en
daardoor grote visusverbeteringen kunnen geven. Bij ernstige cornea irregulariteit
kan de contactlensaanpassing echter een uitdagend en frustrerend proces zijn.
Daarnaast zijn er chirurgische opties, zoals corneale ringsegmenten die het centrum
van de cornea afplatten [3] of corneatransplantaties, waarbij goede visuele
resultaten worden bereikt. [4]
De Techniek
Corneal crosslinking (CXL) is een relatief nieuwe ontwikkeling in de behandeling van
keratoconus. De CXL techniek is een weinig invasieve methode die bestaat uit een
therapie van ultraviolet-A licht in combinatie met riboflavine oogdruppels. CXL leidt
tot een moleculaire crosslinking van collageenvezels, waardoor de mechanische
trekkracht van de cornea toeneemt en de corneale verdunning en verzwakking
worden afgeremd. CXL wordt in toenemende mate toegepast bij met name
progressieve keratoconus.
CXL werd in 1998 voor het eerst beschreven op konijnen- en varkensogen in
Dresden. [5] Deze studies lieten zien dat de corneale rigiditeit na de behandeling
toenam. De eerste klinische rapporten kwamen in 2003 en toonden een toename in
de biomechanische kracht en een stabilisatie van de cornea. [6] Ook toonden zij
een afname in keratometrie waarden (in dioptrie waarden) [6], met als gevolg een
verbeterde contactlens tolerantie, wat van grote waarde is voor deze vaak jonge
patiëntengroep. Er zijn recentelijk ook klinische studies verricht naar de toepassing
van CXL behandeling op dunnere cornea’s (met een pachymetrie lager dan 400
µm), maar het is nog te vroeg om te oordelen over het effect en de veiligheid voor
endotheel, lens en retina op lange termijn. [7]
Indicaties
Het indicatiegebied voor CXL is niet strikt vastgelegd in de literatuur, maar in het
algemeen beschrijft men de volgende criteria: leeftijd ≥ 18 jaar, toename in
maximale keratometrie waarden (in dioptrie) en/of refractief astigmatisme ≥ 1 D per
jaar, pachymetrie ≥ 400 µm, en een heldere cornea.
De CXL techniek zoals beschreven door Prof. Theo Seiler [6] bestaat uit lokale
verdoving met oogdruppels en het verwijderen van het epitheel met een stomp
mesje. Vervolgens wordt er gedurende dertig minuten riboflavine gedruppeld. De
riboflavine wordt door de cornea geabsorbeerd en wordt daarna gedurende dertig
minuten bestraald met ultraviolet-A licht. Aan het einde van de behandeling wordt
een bandagelens geplaatst.
Het resultaat van CXL hangt onder andere af van de manier waarop het epitheel
vooraf aan riboflavine toediening verwijderd wordt. Dat kan op verschillende
manieren: met een bot mesje, met alcohol, met een borsteltje of met de
excimerlaser. [8]
LASIK
Een ander type cornea ectasie waarbij de CXL techniek toegepast kan
worden is cornea ectasie na LAser in SItu Keratomileusis (LASIK). Bij
het maken van de corneaflap en de ablatiezone verzwakt het anterieure
segment van het stroma. Met behulp van CXL wordt de biomechanische kracht van
de cornea verhoogd. [9]
CXL is een veilige, weinig invasieve behandeling. Zoals bij elke operatie of
behandeling kunnen er echter complicaties optreden. In de literatuur zijn onder
andere Acanthamoebe keratitis [10], bacteriële keratitis [11] en herpetische
keratitis beschreven. [12] Het succespercentage (het percentage ogen waarbij de
progressie wordt geremd) ligt op 92,4%. Het percentage ongunstige resultaten van
CXL (het percentage ogen waarbij de progressie continueerde) van 7.6% kan
worden verlaagd indien men rekening houdt met de leeftijd en de preoperatieve
keratometrie waarden. Indien een leeftijd van ≤ 35 jaar wordt aangehouden, dan
daalt dit percentage tot 1.04%. Indien preoperatieve maximale keratometrie
waarden van ≤ 58.0 D worden aangehouden, dan daalt het tot 2.8%. [13]
Conclusie
CXL is een behandeling voor progressieve keratoconus die onder meer qua
techniek nog volop in ontwikkeling is. Zo lijkt het indicatiegebied uitgebreid te
worden naar de toepassing op dunnere cornea’s (< 400 µm), bulleuze keratopathie
en corneal melting. CXL kan er mogelijk voor zorgen dat een corneatransplantatie
uitgesteld kan worden en in het gunstigste geval zelfs niet meer nodig zal zijn.
Nieuws:
Vanaf januari 2010 start de afdeling oogheelkunde van het UMC Utrecht met
een wekelijks spreekuur op de woensdag waar de keratoconus diagnostiek en
CXL behandelingen gecombineerd worden toegepast.
Voor meer informatie: N.G.Tahzib@umcutrecht.nl
Literatuur
1. Dana MR, Putz JL, Viana MA, Sugar J, McMahon TT;
Contact lens failure in keratoconus management;
Ophthalmology 1992 Aug;99(8):1187-92.
2. Kanski. Clinical Ophthalmology. Fourth Edition, pag. 135-136.
3. Ertan A, Colin J; Intracorneal rings for keratoconus and
keratectasia; J Cataract Refract Surg. 2007 Jul;33(7):1303-14.
4. Shimmura S, Tsubota K; Deep anterior lamellar keratoplasty;
Curr Opin Ophthalmol. 2006 Aug;17(4):349-55. Review.
5. Spoerl E, Huhle M, Seiler T; Induction of cross-links in corneal
tissue; Exp Eye Res. 1998 Jan;66(1):97-103.
6. Wollensak G, Spoerl E, Seiler T;Riboflavin/ultraviolet-a-induced collagen crosslinking for the
treatment of keratoconus; Am J Ophthalmol. 2003 May;135(5):620-7.
7. Hafezi F, Mrochen M, Iseli HP, Seiler T; Collagen crosslinking with ultraviolet-A and
hypoosmolar riboflavin solution in thin corneas; J Cataract Refract Surg. 2009 Apr;35(4):621-4.
8. Espen F. Bakke, MD, Aleksandar Stojanovic, MD, Xiangjun Chen, MD, Liv Drolsum, MD, PhD;
Penetration of riboflavin and postoperative pain in corneal collagen crosslinking: Excimer laser
superficial versus mechanical full-thickness epithelial removal; J Cataract Refract Surg. 2009;
35:1363–1366.
9. Farhad Hafezi, MD, John Kanellopoulos, MD, Rainer Wiltfang; Corneal collagen crosslinking
with riboflavin and ultraviolet A to treat induced keratectasia after laser in situ keratomileusis;
J Cataract Refract Surg. 2007;33:2035–2040.
10. Rama P, Di Matteo F, Matuska S, Paganoni G, Spinelli A; Acanthamoeba keratitis with
perforation after corneal crosslinking and bandage contact lens use; J Cataract Refract Surg.
2009 Apr;35(4):788-91.
11. Pollhammer M, Cursiefen C; Bacterial keratitis early after corneal crosslinking with
riboflavin and ultraviolet-A; J Cataract Refract Surg. 2009 Mar;35(3):588-9.
12. Kymionis GD, Portaliou DM, Bouzoukis DI et al; Herpetic keratitis with iritis after corneal
crosslinking with riboflavin and ultraviolet A for keratoconus; J Cataract Refract Surg. 2007 Nov;
33(11):1982-4.
13. Koller T, Mrochen M, Seiler T; Complication and failure rates after corneal crosslinking; J
Cataract Refract Surg. 2009 Aug;35(8):1358-62.
Introductie
Keratoconus, één van de meest bekende corneale ectasieën, is een progressieve,
meestal binoculaire corneale aandoening, waarbij de cornea door verdunning en
verzwakking van het stroma in een irregulaire en conische vorm verandert. De
aandoening zien we veelal bij jonge mensen in de tweede of derde levensdecade.
Irregulair astigmatisme en contactlens intolerantie zijn veel voorkomende
problemen bij keratoconus patiënten [1], met problemen in het sociaal functioneren
als gevolg. Bij ernstige corneale verdunning kan hydrops ontstaan. [2]
Er bestaan diverse behandelmethoden voor keratoconus. Contactlenzen spelen
hierbij een grote rol, omdat deze de cornea irregulariteit optisch corrigeren en
daardoor grote visusverbeteringen kunnen geven. Bij ernstige cornea irregulariteit
kan de contactlensaanpassing echter een uitdagend en frustrerend proces zijn.
Daarnaast zijn er chirurgische opties, zoals corneale ringsegmenten die het centrum
van de cornea afplatten [3] of corneatransplantaties, waarbij goede visuele
resultaten worden bereikt. [4]
De Techniek
Corneal crosslinking (CXL) is een relatief nieuwe ontwikkeling in de behandeling van
keratoconus. De CXL techniek is een weinig invasieve methode die bestaat uit een
therapie van ultraviolet-A licht in combinatie met riboflavine oogdruppels. CXL leidt
tot een moleculaire crosslinking van collageenvezels, waardoor de mechanische
trekkracht van de cornea toeneemt en de corneale verdunning en verzwakking
worden afgeremd. CXL wordt in toenemende mate toegepast bij met name
progressieve keratoconus.
CXL werd in 1998 voor het eerst beschreven op konijnen- en varkensogen in
Dresden. [5] Deze studies lieten zien dat de corneale rigiditeit na de behandeling
toenam. De eerste klinische rapporten kwamen in 2003 en toonden een toename in
de biomechanische kracht en een stabilisatie van de cornea. [6] Ook toonden zij
een afname in keratometrie waarden (in dioptrie waarden) [6], met als gevolg een
verbeterde contactlens tolerantie, wat van grote waarde is voor deze vaak jonge
patiëntengroep. Er zijn recentelijk ook klinische studies verricht naar de toepassing
van CXL behandeling op dunnere cornea’s (met een pachymetrie lager dan 400
µm), maar het is nog te vroeg om te oordelen over het effect en de veiligheid voor
endotheel, lens en retina op lange termijn. [7]
Indicaties
Het indicatiegebied voor CXL is niet strikt vastgelegd in de literatuur, maar in het
algemeen beschrijft men de volgende criteria: leeftijd ≥ 18 jaar, toename in
maximale keratometrie waarden (in dioptrie) en/of refractief astigmatisme ≥ 1 D per
jaar, pachymetrie ≥ 400 µm, en een heldere cornea.
De CXL techniek zoals beschreven door Prof. Theo Seiler [6] bestaat uit lokale
verdoving met oogdruppels en het verwijderen van het epitheel met een stomp
mesje. Vervolgens wordt er gedurende dertig minuten riboflavine gedruppeld. De
riboflavine wordt door de cornea geabsorbeerd en wordt daarna gedurende dertig
minuten bestraald met ultraviolet-A licht. Aan het einde van de behandeling wordt
een bandagelens geplaatst.
Het resultaat van CXL hangt onder andere af van de manier waarop het epitheel
vooraf aan riboflavine toediening verwijderd wordt. Dat kan op verschillende
manieren: met een bot mesje, met alcohol, met een borsteltje of met de
excimerlaser. [8]
LASIK
Een ander type cornea ectasie waarbij de CXL techniek toegepast kan
worden is cornea ectasie na LAser in SItu Keratomileusis (LASIK). Bij
het maken van de corneaflap en de ablatiezone verzwakt het anterieure
segment van het stroma. Met behulp van CXL wordt de biomechanische kracht van
de cornea verhoogd. [9]
CXL is een veilige, weinig invasieve behandeling. Zoals bij elke operatie of
behandeling kunnen er echter complicaties optreden. In de literatuur zijn onder
andere Acanthamoebe keratitis [10], bacteriële keratitis [11] en herpetische
keratitis beschreven. [12] Het succespercentage (het percentage ogen waarbij de
progressie wordt geremd) ligt op 92,4%. Het percentage ongunstige resultaten van
CXL (het percentage ogen waarbij de progressie continueerde) van 7.6% kan
worden verlaagd indien men rekening houdt met de leeftijd en de preoperatieve
keratometrie waarden. Indien een leeftijd van ≤ 35 jaar wordt aangehouden, dan
daalt dit percentage tot 1.04%. Indien preoperatieve maximale keratometrie
waarden van ≤ 58.0 D worden aangehouden, dan daalt het tot 2.8%. [13]
Conclusie
CXL is een behandeling voor progressieve keratoconus die onder meer qua
techniek nog volop in ontwikkeling is. Zo lijkt het indicatiegebied uitgebreid te
worden naar de toepassing op dunnere cornea’s (< 400 µm), bulleuze keratopathie
en corneal melting. CXL kan er mogelijk voor zorgen dat een corneatransplantatie
uitgesteld kan worden en in het gunstigste geval zelfs niet meer nodig zal zijn.
Nieuws:
Vanaf januari 2010 start de afdeling oogheelkunde van het UMC Utrecht met
een wekelijks spreekuur op de woensdag waar de keratoconus diagnostiek en
CXL behandelingen gecombineerd worden toegepast.
Voor meer informatie: N.G.Tahzib@umcutrecht.nl
Literatuur
1. Dana MR, Putz JL, Viana MA, Sugar J, McMahon TT;
Contact lens failure in keratoconus management;
Ophthalmology 1992 Aug;99(8):1187-92.
2. Kanski. Clinical Ophthalmology. Fourth Edition, pag. 135-136.
3. Ertan A, Colin J; Intracorneal rings for keratoconus and
keratectasia; J Cataract Refract Surg. 2007 Jul;33(7):1303-14.
4. Shimmura S, Tsubota K; Deep anterior lamellar keratoplasty;
Curr Opin Ophthalmol. 2006 Aug;17(4):349-55. Review.
5. Spoerl E, Huhle M, Seiler T; Induction of cross-links in corneal
tissue; Exp Eye Res. 1998 Jan;66(1):97-103.
6. Wollensak G, Spoerl E, Seiler T;Riboflavin/ultraviolet-a-induced collagen crosslinking for the
treatment of keratoconus; Am J Ophthalmol. 2003 May;135(5):620-7.
7. Hafezi F, Mrochen M, Iseli HP, Seiler T; Collagen crosslinking with ultraviolet-A and
hypoosmolar riboflavin solution in thin corneas; J Cataract Refract Surg. 2009 Apr;35(4):621-4.
8. Espen F. Bakke, MD, Aleksandar Stojanovic, MD, Xiangjun Chen, MD, Liv Drolsum, MD, PhD;
Penetration of riboflavin and postoperative pain in corneal collagen crosslinking: Excimer laser
superficial versus mechanical full-thickness epithelial removal; J Cataract Refract Surg. 2009;
35:1363–1366.
9. Farhad Hafezi, MD, John Kanellopoulos, MD, Rainer Wiltfang; Corneal collagen crosslinking
with riboflavin and ultraviolet A to treat induced keratectasia after laser in situ keratomileusis;
J Cataract Refract Surg. 2007;33:2035–2040.
10. Rama P, Di Matteo F, Matuska S, Paganoni G, Spinelli A; Acanthamoeba keratitis with
perforation after corneal crosslinking and bandage contact lens use; J Cataract Refract Surg.
2009 Apr;35(4):788-91.
11. Pollhammer M, Cursiefen C; Bacterial keratitis early after corneal crosslinking with
riboflavin and ultraviolet-A; J Cataract Refract Surg. 2009 Mar;35(3):588-9.
12. Kymionis GD, Portaliou DM, Bouzoukis DI et al; Herpetic keratitis with iritis after corneal
crosslinking with riboflavin and ultraviolet A for keratoconus; J Cataract Refract Surg. 2007 Nov;
33(11):1982-4.
13. Koller T, Mrochen M, Seiler T; Complication and failure rates after corneal crosslinking; J
Cataract Refract Surg. 2009 Aug;35(8):1358-62.
| Nienke Soeters is begin 2004 als optometrist afgestudeerd aan de Hogeschool Utrecht. Ze is haar carrière begonnen in het Diakonessenhuis te Zeist, waar ze diabetesspreekuren en een glaucoomspreekuur heeft opgezet. Eind 2008 heeft zij het Diakonessenhuis verlaten en heeft in het UMC Utrecht een nieuwe uitdaging als optometrist gevonden. Daarnaast werkt ze als optometrist / laserassistent bij Nico Trap Oogcorrecties (onderdeel van Oogkliniek Heuvelrug te Zeist), en is Nienke lid van de werkgroep refractiechirurgie van de OVN. |
| Corneal crosslinking voor de behandeling van progressieve keratoconus |
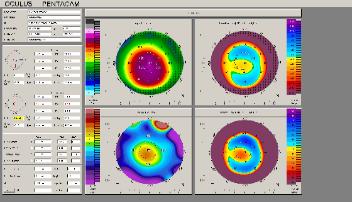
| Stabilisatie van de cornea bij keratoconus met de CXL techniek (Pentacam, Oculus) |
| Utrecht. Heeft daarna van 2000-2002 2002-2007 heeft ze de oogheelkunde opleiding doorlopen aan het wetenschappelijk onderzoek gedaan Maastricht Universitair Medisch Centrum, gevolgd door een cornea fellowship aldaar. In september 2007 heeft ze de eerste corneal crosslinking behandeling in Nederland gedaan in een academisch ziekenhuis. In oktober 2008 promoveerde ze op het proefschrift "Visual outcome and patient satisfaction after corneal and refractive surgery." Dr. Tahzib is momenteel cornea specialist bij het Universitair Medisch Centrum Utrecht. |